
Unsere moderne Medizintechnik und Dienstleistungen von vivamus medical sorgen für erstklassige und schonende Behandlungsmethoden für die Patienten im Bereich der Tumortherapie.

Das Dophi™️ N3000 System wurde zur Behandlung von Weichteilgewebe entwickelt und zeichnet sich durch eine höhere Präzision, Sicherheit und Zuverlässigkeit aus. Das einzigartige Design macht das System tragbar und einfach zu bedienen. Das Dophi™️ N3000 System basiert auf der Irreversiblen Elektroporation (IRE)-Technologie und ist für die Behandlung von soliden Tumoren geeignet, insbesondere für Läsionen in der Nähe von Nerven und großen Gefäßen, bei denen eine konventionelle Ablation als zu riskant angesehen wird.
Generator
| Maximale Ausgangsspannung | Maximaler Ausgangsstrom | Sicherheitsanforderungen (zwischen dem Leiterteil der Arbeitselektrode und der Isolierabdeckung) |
|---|---|---|
| 3000 VDC | 50 A | 10000VAC, 1 min |
| Impulsbreite | Impulszahl | Elektrische Feldstärke | Elektrodenabstand |
|---|---|---|---|
| 20-100us | 10-100 | 500-3000V/cm | 0-10cm |
Monopolare Sonde
Triggersonde & Standardsonde
Einstellbarer Aktiverbereich

| Sondentyp | Durchmesser | Maximale Behandlungstiefe | Einstellbare Tiefe (Aktivebereich) |
|---|---|---|---|
| NTP13 | 19 Gauge | 13 cm | 0 – 4 cm |
| NSP13 | (step : 0,5 cm) | ||
| NTP18 | 19 Gauge | 18 cm | 0 – 4 cm |
| NSP18 | (step : 0,5 cm) | ||
| NTP25 | 19 Gauge | 25 cm | 0 – 4 cm |
| NSP25 | (step : 0,5 cm) |
Generator
EKG-Modul und Echtzeit-Temperaturüberwachung für verfahrenstechnische Sicherheit
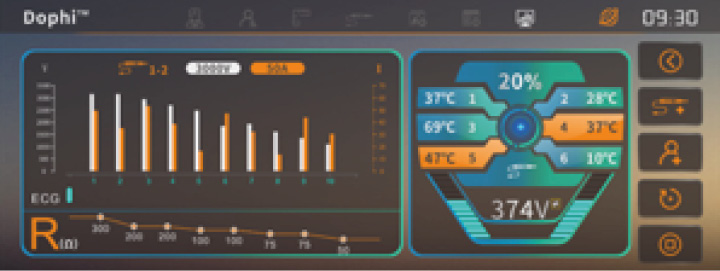

Einzigartiger Sicherheitsprotokoll und Logarithmus stellt sicher, dass die Parametereinstellung den tatsächlichen Bedürfnissen entspricht.
Der Generator sendet einen Niederspannungsimpuls aus, um die Systemverbindung zu testen und zu bestätigen, dass die Gewebeimpedanz in einem akzeptablen Bereich liegt. Der Generator sendet dann einen Einstellimpuls, um den aktuellen Wert zu testen. Die Software kann potenzielle Überspannung vorhersagen und den Bediener daran erinnern, den Ablationsplan präoperativ anzupassen.
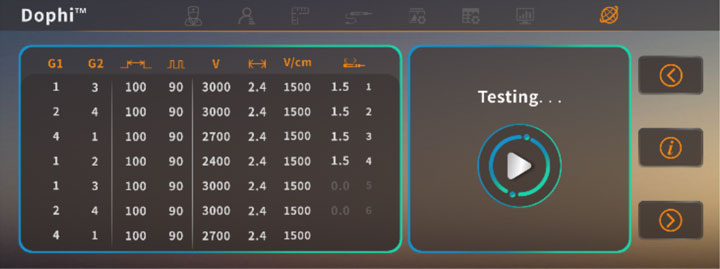
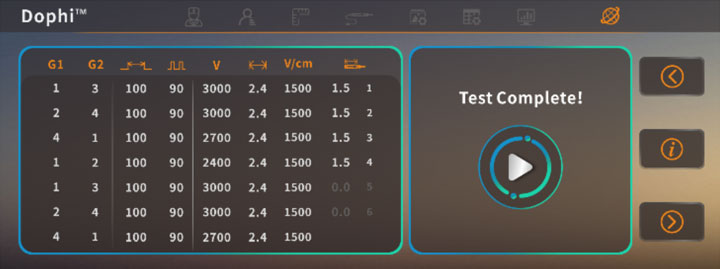
Intelligentes Patienten- und Operationsdatenmanagementsystem
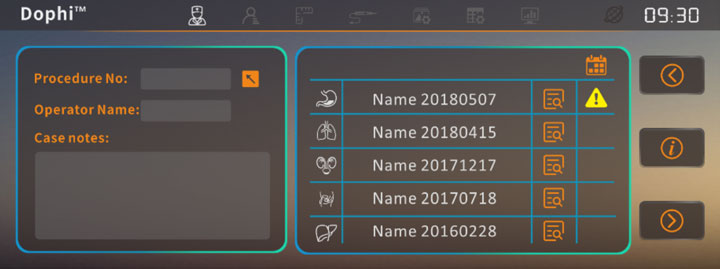
Die Software kann Patientenbehandlungsinformationen speichern und abrufen und stellt Ärzten eine Referenzdatenbank zur Verfügung, mit der sie neue Patienten mit ähnlichen Tumorerkrankungen schnell parametrisieren können.
Für den Export stehen komplette Operationsberichte zur Verfügung, die detaillierte und rückverfolgbare Operationsdaten für die klinische Forschung liefern.
Hohe Leistungsstabilität
Präoperatives Planungssystem mit patentiertem Algorithmus

Das Dophi™ M150E System mit Anti-Phasen-Technologie ist eine patentierte Technologie, die ultrasphärische Ablationszonen mit Vorhersagbarkeit, hoher Präzision, Reproduzierbarkeit und Sicherheit bei verschiedenen Gewebearten ermöglicht. Das einzigartige Antennendesign optimiert die Größe und die Form der Ablationszone. Die Antenne ist bis zum Triangulären-Tip gekühlt, sorgt für eine effiziente Mikrowellenleistung und vermeidet Überhitzung.
Generator:
Antenne:

Das Dophi™ RFA System R150E ermöglicht eine große und präzise Ablationszone in verschiedenen Gewebearten und im Knochen durch hervorragende Synchronisation des Ablationsalgorithmus, der sich den umliegenden Gegebenheiten anpasst und versucht das bestmögliche Ergebnis zu erreichen, das mit dem eingegebenen Parameter zu erzielen ist.
Die RFA-Nadel ist mit 17 G eine bereits bekannte Elektrodenstärke. Sie ist sehr leicht und mit großer Präzision zu führen. Zusätzlich zu den herkömmlichen 17 G-RFA-Nadeln gibt es eine weitere RFA-Nadel mit der Stärke von 19 G. Diese RFA-Nadel ist hervorragend für den minimalinvasiven Einsatz in der Schilddrüse geeignet, in der es sich hauptsächlich um die Reduzierung der Volumina der Knötchen handelt.
Generator:
Elektrode:
Die thermische und nicht thermische minimalinvasive Tumorablation wird immer wichtiger zur Behandlung von Krebserkrankungen der Leber, Lunge, Niere, Brust, Schilddrüse, Prostata und des Bewegungsapparates bis hin zu noch nicht angedachten Therapiemöglichkeiten in anderen Gebieten.
Der Begriff “Ablation” bezieht sich auf die Zerstörung eines selektierten Gewebeareals. Die verschiedenen Technologien der RFA und MWA konzentrieren sich auf das Abtragen des Gewebes durch Erwärmen auf zytotoxische Temperaturen. Diese Temperaturen liegen über 60°C und sind dafür bekannt, dass sie einen sofortigen Zelltod verursachen. Dieser Zelltod tritt in wenigen Minuten ein und kann heute sehr gut prognostiziert reproduziert werden.
Die Radiofrequenzablation (RFA) ist eine Technik, bei der hochfrequenter Wechselstrom erzeugt wird und dieser in das Gewebe mittels einer Nadel eingeleitet wird. Der alternierende Strom bewirkt die Änderung der Flussrichtung der Ionen im Gewebe. Durch die Flussrichtungsänderung der Ionen im Gewebe wird Reibung erzeugt, die zur Erzeugung der Hitze im Gewebe und letztendlich zur Degenerierung und zum Gewebetod (Nekrose) führt und verantwortlich ist.
Die Mikrowellenablation nutzt die Rotation von Wassermolekülen zur Erzeugung von Reibungswärme, die eine Ablationszone schafft. Dieses 2450 MHz System kann in 10 Minuten bei 100 W und Nutzung einer Antenne oder bei 75W und Nutzung zwei Antennen verwendet werden. Simultan können bis zu zwei Antennen gleichzeitig aktiviert werden, was in nur 10 Minuten zwei Läsionen oder eine große Läsion erzeugt. Bei der Mikrowellenablation kommt es nicht zu einer Energieabsetzung oder zu einem Stromfluss durch den Körper des Patienten. Aus diesem Grunde sind Neutralelektroden überflüssig. Die Mikrowellenablations-Antenne strahlt ein Elektromagnetisches Energiefeld in das Gewebe ab. Es erzeugt eine aktive Hitzezone und basiert nicht auf Wärmeleitung und Stromfluss. Die neueren MWA Systeme haben neuartige Kontrollmechanismen im Antennendesigne verbaut wodurch eine klare Planbarkeit der Ablationszone genau hervorgesagt werden kann. Das mach diese Art der minimalinvasiven Tumortherapie so erfolgreich, da genau und reproduzierbar gearbeitet werden kann.
Das Verfahren nutzt kurze Spannungsimpulse, um Krebszellen effektiv zu zerstören – ein physikalischer Effekt, der seit Jahrzehnten bekannt ist. Die unterschiedlich starken und nur wenige Mikrosekunden langen Impulse öffnen im Anwendungsbereich die Poren der Zellen, was zu deren Absterben (Apoptose) führt. Das eigene Immunsystem erkennt die abgestorbenen Zellen/Zellbestandteile und baut sie mit der Zeit ab.
Das Besondere an diesem Therapie-Verfahren ist, dass die Ströme sehr kurz sind und es zu keiner nennenswerten Hitzeentwicklung kommt. So bleibt die Zellmatrix des gesunden Gewebes im Bereich der Behandlung erhalten und kann sich von selbst regenerieren: Das gesunde Gewebe wächst problemlos nach, und die gesunden Areale wie zum Beispiel in der Prostata, wie Blutgefäße und andere Flüssigkeitsleiter, werden im höchsten Maße geschont. Die abgestorbenen Krebszellen werden im Rahmen des natürlichen Wachstums durch gesunde Zellen ersetzt.
Wenn durch eingehende Untersuchungen wie der MRT-gesteuerten Biopsie der Krebsverdacht bestätigt ist und die Tumorbereiche lokalisiert sind, treffen Arzt und Patient gemeinsam die Entscheidung der entsprechenden Behandlung.
Vor einer IRE-Behandlung erfolgt eine übliche Untersuchung auf Narkose-Eignung sowie ab dem Tag vor dem Eingriff eine leichte vorbeugende Antibiotika-Behandlung.
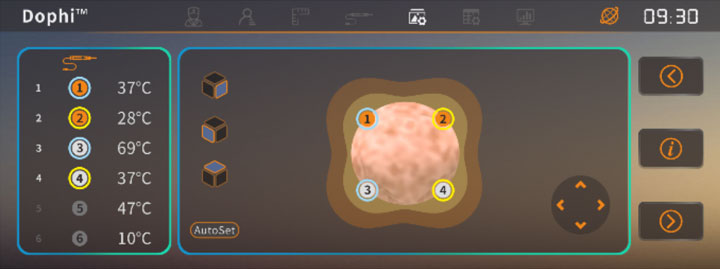
Dank der MRT-gesteuerten Biopsie ist die genaue Lage des Tumors bzw. der Tumore bekannt. Nun werden die nadelähnlichen Sonden, zwischen denen das elektrische Feld aufgebaut wird, um die erkrankten Bereiche platziert. Die Zahl und die Position der Sonden richtet sich nach Größe und Lage des Tumors. Während der gesamten Behandlung befindet sich der Patient in Allgemeinnarkose, damit der Therapieerfolg nicht durch Bewegungen des Patienten beeinträchtigt wird.
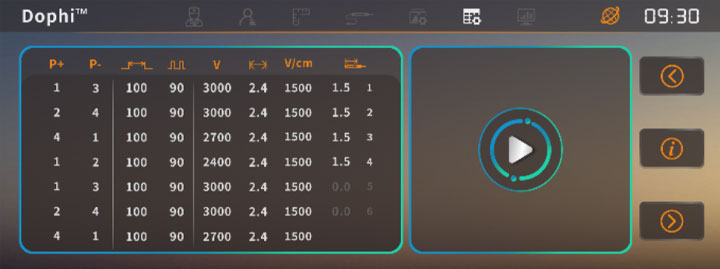
Je nach Größe des Tumors sind zwischen zwei und sechs Nadeln notwendig. Auch größere Tumore lassen sich behandeln. Sind die Nadeln um den Tumor herum platziert, werden Hochspannungsimpulse von 90 Mikrosekunden (µs) Länge ausgelöst, die sich alle 100 bis 1000 Millisekunden (ms) wiederholen. Sie bewirken kurzzeitige Ströme in der Größenordnung von bis zu 50 Ampère. Die Spannungsimpulse öffnen die Zellmembranen, indem kleinste Löcher entstehen, so genannte Nanoporen. Die Zelle stirbt ab.
Feldstärke und Impulslänge sind so eingestellt, dass es zu einer geringen Erwärmung kommt – die Zellen werden also nicht durch Hitze zerstört, sondern durch das elektrische Feld des Generators, das die Zellmembran öffnet. Durch Thermosensoren an der Spitze der Nadeln und der lückenlosen Beobachtung kann im Falle einer thermischen Verschiebung die Behandlung verzögert werden, damit es zu keiner thermischen Nekrose kommen kann. Durch das Verfahren kann sich das gesunde Gewebe im Behandlungsareal nach kurzer Zeit wieder vollständig regenerieren, während sich das Krebsgewebe endgültig auflöst. So können wichtige Funktionen erhalten bleiben.
Nach der Behandlung verspüren viele Patienten einen flüchtigen Muskelkater, weil die Stromimpulse die Bein- und Beckenmuskeln aktiviert haben. Wie bei allen Tumorerkrankungen, muss eine sorgfältige Nachbeobachtung erfolgen. Sie dient dem Überwachen des Heilungserfolges sowie dem frühzeitigen Erkennen von meistens gut behebbaren etwaigen Komplikationen.
Die irreversible Elektroporation ist ein organschonendes Verfahren und kann jederzeit angewandt und wiederholt werden. Das Verfahren ist sowohl als Ersttherapie einzusetzen, nach erfolgten Vorbehandlungen (HiFu, Brachytherapie, Strahlentherapie oder Teilresektion) und als sogenanntes „Salvage- Verfahren“ bei Rezidiven.
Im Falle einer vergrößerten Prostatadrüse, bei Verkalkungen und Tumoren, die im vorderen Bereich der Prostata liegen, zeigt es seine Vorteile gegenüber anderen fokalen Therapiemöglichkeiten. Da die Therapie mit die Organstrukturen nicht zerstört, kann im Falle eines Rezidives jede andere Therapie angewandt werden.
Die IRE kann angewendet werden zur Therapie von Lebertumoren, zur Behandlung von Tumoren im Bereich der Niere, der Bauchspeicheldrüse, der Lunge und der Prostata.
Kontraindikationen sind im Bereich der Tumortherapie nicht bekannt, sofern eine Allgemeinanästhesie mit Muskelrelaxierung aufgrund des Allgemeinzustandes des Patienten möglich sind. Daraus resultiert, dass bei Schwangerschaft und bei Patienten mit Herzrhythmusstörungen, schwerer Herzinsuffizienz, nicht therapierter koronarer Herzerkrankungen und Herzschrittmachern keine IRE durchgeführt werden sollte.
Minimalinvasive Anwendung: Die Behandlung erfolgt durch Punktion durch die Haut (also ohne Schnitt) unter CT-Kontrolle. Somit ist eine klare Kontrolle des Eingriffs in Echtzeit möglich. Nach einer vorheriger Leberoperation oder bei wiederholtem Auftreten von Metastasen kann die Ablation wieder angewendet werden. Es ist möglich diese Prozeduren mehrmals durchzuführen, da die Eingriffe wesentlich schonender ist als eine invasive Operation, die eine längere Erholungszeit nach sich zieht.
Aufgrund der befallenen Areale und die dadurch anatomischen Gegebenheiten muss bei einer Operation von Lebermetastasen häufig ein Teil der Leber (Teilresektion) entfernt werden, der wesentlich größer ist als die Metastase selbst. Bei der Ablation wird nur die Metastase mit einem Sicherheitsabstand von ca. 10-15mm zerstört somit bleibt noch genug Leberparenchym übrig, um die anstehenden Stoffwechseltätigkeit noch fortführen zu können. Des Weiteren lassen sich Tumore behandeln, die sich in Bereichen befinden, die als inoperable bezeichnet werden und nicht respektable sind
Die gesamte Prozedur, einschließlich der Planung des Zugangsweges, der exakten Platzierung der Nadel, sowie der Abschlusskontrolle richtet sich nach der Komplexität des Falles. In der Regel benötigt man 45-90 min für den Eingriff. Bei schwierigen Fällen und bei größerer Anzahl der zu behandelnden Herde kann sich die Untersuchungszeit ändern. Die Ablation an sich dauert nur wenige Minuten (ca. 5-15 min pro Herd).
Der Eingriff verläuft unter örtlicher Betäubung und Analgosedierung (Gabe von Beruhigungs- und Schmerzmittel). Die Ablation kann aber auch in Vollnarkose durchgeführt werden, dies ist besonders dann zu empfehlen, wenn mehrere Herde zu behandeln sind oder der Herd in einer besonders kritischen Lokalisation liegt. Unmittelbar nach der Ablation können Schmerzen auftreten, die jedoch medikamentös gut zu behandeln und nur von kurzer Dauer sind.
Nach interdisziplinärer Indikationsstellung im Tumorboard wird der Patient ausführlich über die Behandlung und mögliche Risiken aufgeklärt.
Am Tag des Eingriffs wird ein Antibiotikum als Kurzinfusion verabreicht. Anschließend wird der Patient für den Eingriff vorbereitet Anlegen der Überwachungssysteme für Atmung und Kreislauffunktion oder Narkose durch die Anästhesie.
Es folgt eine CT-Untersuchung, um den zu behandelnden Herd zu lokalisieren und den Zugangsweg zu planen. Dann erfolgt die Hautdesinfektion, das sterile Abdecken des Patienten und die Lokalanästhesie an der Einstichstelle.
Unter CT-Durchleuchtung wird die Ablationssonde durch die Haut in das Zielorgan eingeführt. Ist die aktive Spitze in dem zu behandelnden Herd exakt positioniert erfolgt die automatisch gesteuerte Erhitzung des Zielvolumens auf eine Temperatur von über 100 Grad.
Je nach Größe und Anzahl der zu behandelnden Läsionen sind möglicherweise mehrere Ablationszyklen mit Repositionierung der Sonde notwendig, so dass die Gesamtdauer des Eingriffs zwischen 1 und 3 Stunden betragen kann.
Nach Beendigung jeder Ablation beim Rückzug der Sonde der Einstichkanal erhitzt und eine sogenannte track Ablation durchgeführt, um den Stichkanal auch zu schließen. Danach erfolgt eine weitere CT-Untersuchung mit Kontrastmittel, um den Erfolg des Eingriffs abzuschätzen und mögliche Komplikationen auszuschließen.
Zur Überwachung verbringt der Patient 48 Stunden nach dem Eingriff in der Klinik, danach ist nach einer weiteren Kontrolle im CT eine Entlassung möglich.
Eine weiteres Kontroll-CT oder MRT sollte nach 6 – 8 Wochen erfolgen, danach in Abständen von zunächst 3 und dann 6 Monaten im Rahmen einer regelmäßigen Tumornachsorge.
Sollte bei einer der Kontrollen ein neu entstandener Herd auffallen, kann die Ablation wiederholt werden.
Die perkutane Ablation ist ein seit Jahrzenten erprobtes und sehr sicheres Verfahren. Wie bei jedem operativen Eingriff kann es jedoch auch hier zu Komplikationen kommen.
Dazu zählen zum Beispiel eine Verletzung von Organen oder großen Gefäßen. In sehr seltenen Fällen ist eine sofortige Operation notwendig, häufig kann das Problem durch das legen einer Drainagen oder ein Katheter gesteuerte Embolisation behoben werden. Über diese Risiken und mögliche Folgeeingriffe werden die Patienten im Rahmen des Aufklärungsgespräches ausführlich informiert.
Des Weiteren kann es zu einer allergischen Reaktion auf eines der verabreichten Medikamente oder des Kontrastmittels kommen, diese sind jedoch insgesamt sehr selten. Deshalb ist es sehr wichtig, dass alle bekannten Allergien im Rahmen des Aufklärungsgespräches angegeben werden.
Im Verlauf von 24-48 Stunden kann es zu einem sogenannten „Postablations-Syndrom“ kommen. Patienten klagen dann meistens über ein Völlegefühl, Bauchschmerzen, oder Atembeschwerden. Hierbei handelt es sich um eine Reaktion des Körpers auf das abgestorbene Tumorgewebe. Dieses „Postablations-Syndrom“ kann durch Gabe leichter Schmerzmittel und Gabe von Antiemetikum einfach, schnell und wirksam therapiert werden.
Die Methode wird momentan bei inoperablen oder nur schwer operablen Patienten mit primären Lebertumoren Hepatozelluläres Karzinom (HCC) oder Lebermetastasen sowie Kolorektalkarzinom (CCC), bei Nieren- (NCC) oder Lungenkrebs (Bronchialkarzinom), sofern die Tumore eine gewisse Größe und Anzahl nicht überschreiten angewandt.
Weiterhin kann die Ablation bei Metastasen in anderen Organen wie z. B. der Lunge, Knochen, und anderen Weichteilen durchgeführt werden.
Die Ablation ist auch bei der Behandlung von sehr schmerzhaften und gutartigen Knochentumore (Osteoid-Osteome) einsetzbar, hier hat die Radiofrequenzablation die klassische chirurgische Therapie sogar bereits weitgehend verdrängt.
Eine absolute Kontraindikation ist bei einer Blutgerinnungsstörungen, akute generalisierte oder lokale Infektionserkrankung. Bei einem Tumorherde mit einem Maximaldurchmesser von > 3-5 cm oder einer Anzahl von Tumorherden > 5, muss eine Behandlung gesondert betrachtet werden. Bei einem Befall von mehreren Organsystemen, sehr ungünstigen Lage des Tumors neben kritischen Organen (z.B. Hauptgallegang, Dickdarm, Nerven) muss eine thermische Ablation im Kontext mit einer nicht thermischen Ablation (IRE) betrachtet werden.
In jedem Fall ist die Indikation zur Ablation eine individuelle Entscheidung, die meistens im interdisziplinären Tumorboard diskutiert wird. Das oberste Ziel ist es, den Patienten jeweils die die jeweils optimale Therapieform zu gewährleisten.
In der Regel ist es nicht nötig länger als 48 Stunden im Krankenhaus zu bleiben, da es keine Wundheilparameter zu berücksichtigt gibt. Nach dem Kontroll-CT kann meistens das Krankenhaus verlassen werden, jedoch ist es auch eine Ermessens Sache des behandelten Arztes und auch abhängig je nach Schweregrads der Erkrankung. Generell sollten große körperliche Anstrengungen 3-5 Tage nach der Behandlung vermieden werden.